زخم بستر که با نام زخم فشاری هم شناخته می شود در اثر تقابل بافت نرم (پوست، بافت زیر جلدی، عضله و تاندونها) با بافت سخت (استخوان) به وجود می آید.
این نوع از زخم در بیمارانی که اختلال حرکتی یا حسی دارند یا کسانی که بیشتر وقت خود را در یک تخت یا صندلی می گذرانند، ایجاد می شود. مهمترین نکته در زمینه زخم بستر این است که با پیشگیری مناسب، آموزش بیمار یا اطرافیان بیمار و مراقبین اجازه ندهیم اتفاق بیافتد. اگر هم اتفاق افتاد هرچه سریع تر توسط کادر درمان که کارشناسان مجرب زخم است، درمان شود. چرا که در مراحل اولیه و ابتدایی ایجاد زخم سرعت درمان بیشتر از زمانی است که زخم به مرحله پیشرفته می رسد. اما بعضا نداشتن اطلاعات کافی و عدم آموزش بیماران، خانواده و مراقبین و سهل انگاری آنها و خود درمانی باعث می شود، زخم به مراحل پیشرفته رسیده و درمان را با چالشها و هزینه های فراوان مواجه می کند. در این رابطه با دکتر شوکت موزونی پزشک عمومی با سابقهای بیش از 25 سال ویزیت در منزل و درمان در منزل سالمندان و مدرس دوره های بین المللی زخم و دیابتولوژیست به گفتگو نشستیم.
در ادامه هر آنچه که باید در مورد زخم بستر، پیشگیری و درمان این بیماری بدانید را از زبان دکتر موزونی می خوانیم.
زخم
پیش از هر موضوعی مهم است که بدانیم تعریف زخم چیست. در واقع زخم به تغییرات سطحی و عمقی پاتولوژیک که در لایههای مختلف پوست اتفاق میافتد، اطلاق می شود. از تغییر رنگ به صورتی و قرمزی یا کبودی تا از بین رفتن لایه سطحی پوست، جدا شدن لایه سطحی از لایه عمقی یا پیش روی تا عضله و استخوان می تواند در تعریف زخم بگنجد.
زخمها میتوانند به صورت حاد و مزمن باشند؛ زخمهای حاد بیشتر به دلیل تروما و حوادث پیش میآیند. زخمهای مزمن نیز به زخم بستر (زخم فشاری)، زخم پای دیابتی و زخم عروقی اندام تحتانی دسته بندی می شوند. گاهی اوقات زخمهای مزمنی که در بیماران مبتلا به انواع سرطان ها ایجاد می شوند در تشخیص افتراقی با زخم های مزمن قرار می گیرند. در مورد زخم بستر (فشاری) از آنجایی که عامل فشار علت بسیار مهمی برای به وجود آمدن زخم بستر است از نظر علمی به این نوع از زخم، زخم فشاری گفته میشود.
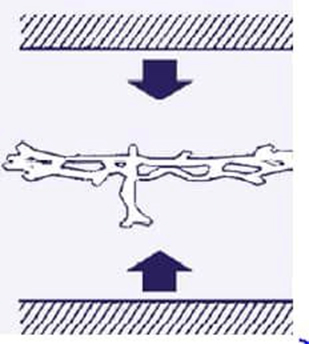
بافت تحت فشار چگونه دچار زخم میشود؟
در جریان خون رسانی به بافت و دفع مواد زائد سه روند وجود دارد. به دلیل اثر فشار بر بافت، اکسیژن رسانی به بافت مختل می شود و هیپوکسی (کمبود اکسیژن) بافت اتفاق می افتد. در نتیجه مواد زائدی در موضع تجمع پیدا می کند و از طرفی بازگشت وریدی نیز مختل می شود. چون این مواد زائد از طریق سیستم وریدی قادر به بازگشت نیستند باعث مسمومیت و آسیب سلول می شود. از طرفی عروق لنفاوی نیز به دلیل فشار دچار انسداد شده و ادم بافتی (تورم) اتفاق می افتد. همین ادم بافت عاملی برای فشار بیشتر بر روی بافت است. تمام این تغییرات پاتولوژیک که در موضع آسیب رسان هستند عاملی برای آسیب و سپس مرگ سلولی می شوند و در نهایت بافت مرده در ناحیه شکل می گیرد که خود را به صورت زخم نشان می دهد.
فشار از سطح به عمق و برعکس
اما بازگردیم به بحث فشار بر موضع که میتواند از سطح به عمق و یا برعکس از عمق به سطح باشد. بسته به اینکه نوع فشار در چه جهتی ایجاد شده باشد، عواقب زخم نیز متفاوت است. در فشار سطح به عمق، زخم ها معمولا درجات پایین تر و دوره بهبود کوتاه تری را نیاز دارند. اما وقتی فشار از عمق به سطح اتفاق افتاده باشد، له شدگی بافت در عمق اتفاق افتاده و لگامان ها، بافت ماهیچه ای دچار له شدگی شده اند و بعد به صورت زخم در سطح پوست خود را نشان می دهد. در واقع ممکن است له شدگی در عمق وجود داشته باشد اما اثری از زخم در سطح پوست دیده نشود و ممکن است گاهی یک تغییر رنگ کبودی تیره مشاهده شود. این نوع از زخم ها معمولا در درجه بالا و چهار هستند که طول دوره درمان و عواقب و عوارض بیشتری را دارند.
علل ایجاد زخم فشاری
1_ فشار موضعی (شدت و مدت فشار)
2_ میزان تحمل بافت در برابر فشار
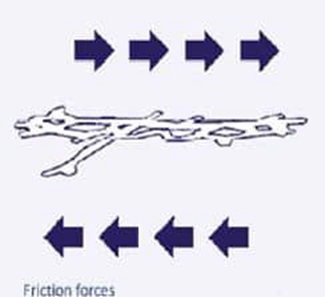
3_ نیروی اصطکاک یا سایش
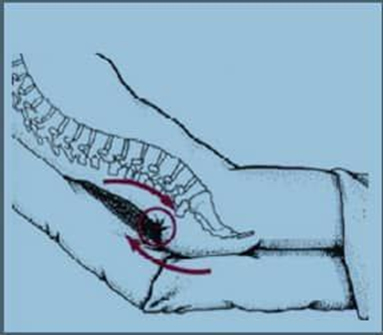
4_ نیروی برشی یا قیچی کننده
نیروی اصطکاک یا سایش
به جز عامل فشار بر موضع، اصطکاک یا سایش نیز باعث ایجاد زخم بستر(فشاری) میشود. این موضوع بیشتر زمانی رخ میدهد که برای جا به جایی بیمار، او را بر روی تخت میکشند که پوست بر اثر سایش آسیب میبیند. این امر باعث میشود در منافذ پوست ترکهای ریزی به وجود آید و مستعد یک زخم بزرگ تر شود.
نیروهای قیچی کننده
عامل دیگر نیز نیروهای قیچی کننده هستند. این نوع از زخم بستر (فشاری) بیشتر در پاشنه پا و دنبالچه به وجود میآید. بهتر است اینطور بگویم، وقتی که بیمار روی تخت خوابیده نیروی جاذبه اندام تحتانی او را به سمت پایین میکشد. زمانی که بیمار برای جا به جایی توسط همراهانش به سمت بالا کشیده میشود، همزمان دو نیرو در خلاف جهت یکدیگر عمل کرده و نقطه ثقل آن که معمولا در ناحیه انتهای ستون فقرات است باعث ایجاد آسیب بافت عمقی به دلیل نیروهای قیچی کننده و برشی ایجاد می شود. معمولا یکی از فاکتورها به طور مستقل عمل نمی کند و برآیندی از انواع نیروها و فاکتورهای مختلف هستند که عامل ایجاد زخم فشاری می شوند.
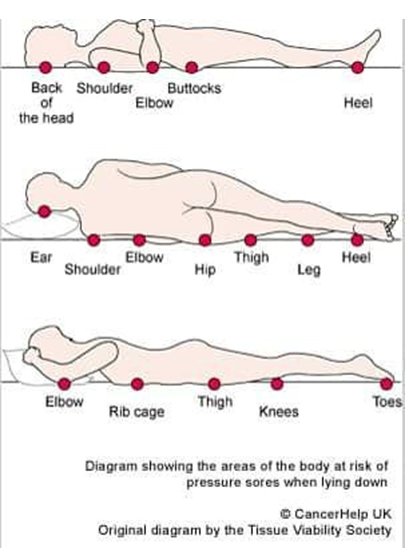
مراحل زخم بستر (فشاری)
زخم بستر(فشاری) مانند هر بیماری دیگری مراحل مختلفی دارد. مرحله صفر تا پنج که این مرحله آخر قابل دسته بندی نیست چرا که سطح زخم را بافت مرده سیاهی می پوشاند و امکان تشخیص عمق زخم وجود ندارد. (un classified pressure ulcer)
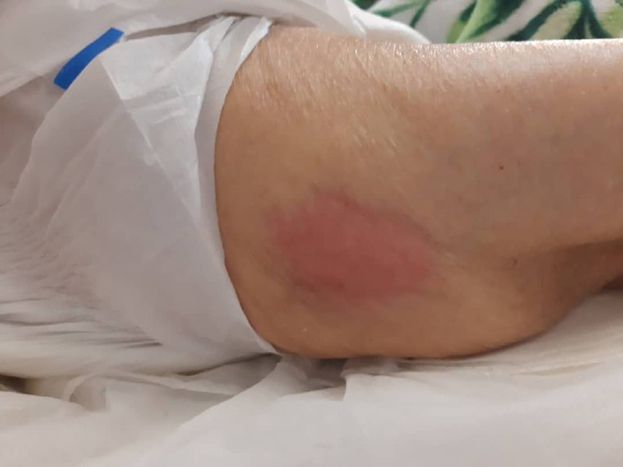
مرحله صفر: زمانی است که فرد به سمتی که خوابیده در ناحیه تقابل بافت سخت با بافت نرم یک تغییر رنگ پوستی به رنگ صورتی ایجاد می شود که با جابه جایی فرد و تغییر پوزیشن بعد از نیم ساعت الی یک ساعت قرمزی رفع شده و هیچ اثری از تغییر رنگ باقی نماند. این موضوع نشان دهند این است که میزان فشار بر روی آن بافت زیاد بوده اما با تغییر وضعیت خون رسانی به موضع اصلاح شده و هیپوکسی بافت از بین رفته و در نتیجه زخمی ایجاد نمی شود. یعنی زخمی ایجاد نشده اما فرد مستعد زخم است. چنین حالتی در بدن هرکسی اتفاق میافتد، اما فرد سالم و هوشیار به صورت ناخودآگاه جابهجا می شود و اکسیژن و خون جریان پیدا میکنند پس زخم به وجود نمیآید.
مرحله یک (I stage) : در این مرحله هنوز لایه سطحی پوست از لایههای زیرین جدا نشده و پوست به ظاهر سالم است، فقط تغییر رنگ پوستی به انواع رنگ ها می تواند اتفاق بیافتد. تغییر رنگ در موضع می تواند به بی رنگی هم باشد. البته بسته به رنگ پوست بیمار این تغییر متفاوت است. اما معمولا یک تغییر رنگ صورتی تا قرمز در موضع قابل مشاهده است که با جابه جایی نیز از بین نمی رود.
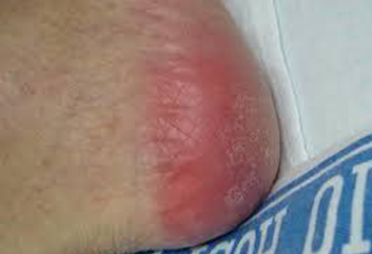
مرحله دو (II stage) : در این مرحله لایه اپیدرم یا لایه سطحی پوست از لایه زیرین جدا شده یا اینکه زخم به صورت یک تاول خونی دیده می شود.
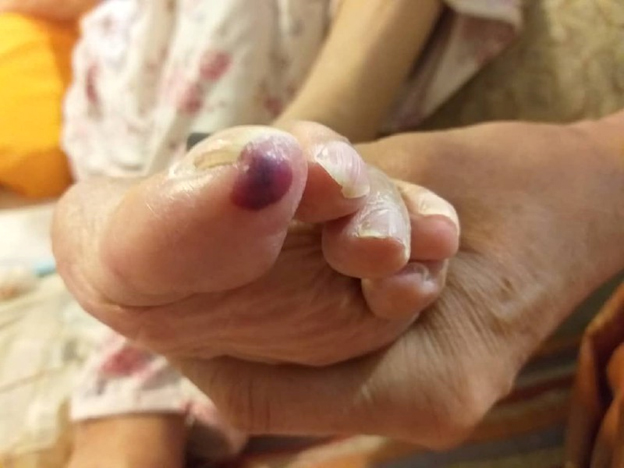
مرحله سه (III stage) : در این مرحله عمق زخم تا عضله پیش میرود اما عضله را درگیر نمی کند.
در مرحله چهار (IV stage) : زخم تا عضله و استخوان پیش میرود.
مرحله پنج (V stage) : گاهی اوقات به دلیل پوشانده شدن سطح زخم توسط بافت چرمی شکل سیاه، عمق زخم مشخص نیست و بنابراین امکان دسته بندی آن وجود ندارد. در این شرایط ابتدا باید اقدامات درمانی اولیه صورت بگیرد تا بعد بتوان میزان پیشرفت زخم را از نظر عمق تعیین کرد.
درمان زخم بستر (فشاری) در هر بیمار متفاوت است
برای درمان زخم فشاری در مرحله اول بیمار باید توسط کارشناس مجرب مورد ارزیابی قرار بگیرد. موارد مورد ارزیابی شامل ارزیابی بیمار، مشکلات زمینهای، داروهای مصرفی، فاکتورهای ایجاد کننده و تشدیدکننده زخم مانند بی اختیاری ادرار و مدفوع، اختلالات حسی_حرکتی، سوء تغذیه، بیماریهای زمینهای مانند کم خونی، مشکلات، قلبی، کلیوی، کبدی و مصرف داروهایی که باعث تاخیر در ترمیم زخم می شود. از جهتی خود زخم هم باید مورد بررسی قرار بگیرد، به عبارتی فاکتورهای متعددی که در ارزیابی زخم حائز اهمیت هستند ثبت شود تا به یک شواهدی برای اینکه تعیین کنیم ترمیم زخم تا چه میزان زمانبر و هزینه بر است، برسیم. به این صورت می توان فاکتورهای دخیل در پروسه درمان زخم را اصلاح یا ترمیم کرد. به علاوه اینکه از ابزار یا وسایلی که برای کاهش فشار یا اصلاح روش های جا به جایی بیمار، ساعت ها و مدت تغییر پوزیشن است، استفاده شود.

خوددرمانی باعث حاد شدن زخم بستر(فشاری) میشود!
بخش دیگری از مشکلات مربوط به زخم بستر(فشاری) نداشتن آگاهی کافی اطرافیان بیمار است. در نظر داشته باشید که زخمهای فشاری تا مرحله دو سرعت بهبود بهتر از مراحل پیشرفته تر است. چراکه عمق زخم و تبعات آن زیاد نیست و امکان درمان در زمان کمتر وجود دارد. اما در همین مراحل ابتدایی خانواده با تصور اینکه زخم به راحتی درمان میشود، با مراجعه به داروخانه انواع پمادها و پودر پنی سیلین را تهیه و خود درمانی میکنند. غافل از این که ممکن است با این عمل زخم بستر (فشاری) به مراحل پیشرفته تر با وخامت بیشتر برسد. این درحالی است که برای درمان زخم در وهله اول نیاز به آموزش برای پیشگیری از ایجاد زخم است. در ثانی به محض ایجاد زخم، زخم باید توسط کارشناس مجرب مورد بررسی قرار بگیرد و اقدامات درمانی هرچه سریع تر انجام شود. از طرفی راه های کاهش هزینه های درمان نیز مدنظر باشد.

درمان زخم نیاز به برنامه ریزی دارد
زخم یک علم گسترده و پیچیده است که به برنامه ریزی درمانی نیاز دارد. بنابراین هر نوع زخمی حتما باید توسط کادر درمان که دورههای مخصوص زخم را دیده اند، ویزیت شود. در غیر این صورت یک زخم درجه یک می تواند به مراحل پیشرفته برسد. هرچقدر درجه زخم بالاتر برود طول مدت درمان، هزینه و عوارض ناشی از آن افزایش یابد.

عوارض ناشی از زخم بستر باعث مرگ و میر می شود
سخن آخر اینکه عوارض ناشی از زخم بستر (فشاری) می تواند باعث مرگ و میر شود. زخم بستر می تواند عاملی برای شوک عفونی یعنی پخش شدن عفونت در خون یا سپتیسمی شده و به دنبال آن منجر به مرگ افراد شود. این مرحله را می توان به عنوان یک صحنه جنگ تشبیه کرد؛ جنگی بین گلبولهای سفید و سیستم ایمنی بدن با میکروبها و بافت مردهای که میکروبها از آن تغذیه میکنند. از طرفی یک سری عروق خونی وجود دارد که به دلیل زخم پاره میشوند و میکروبها از مسیر شریانها وارد گردش خون خواهند شد. بنابراین اگر خانواده از رسیدگی به موقع به بیمار غافل شوند، احتمال شوک ناشی از عفونت در او به وجود آید که شدیدا کشنده است.

مرکز درمان در منزل دم
شایان ذکر است مرکز خدمات تخصصی درمان در منزل (دَم) سازمان جهاد دانشگاهی علوم پزشکی تهران آماده ارائه خدمات پزشکی در منزل به شهروندان تهرانی است.
• ویزیت پزشک عمومی و متخصص
• خدمات توانبخشی از جمله فیزیوتراپی، کاردرمانی، گفتاردرمانی، ماساژ درمانی
• خدمات پرستاری و تزریقات، انجام تست کرونا و نمونه گیری و آزمایش
• اجاره تجهیزات پزشکی
• رادیولوژی و سونوگرافی
• دندانپزشکی در منزل
• بینایی و شنوایی سنجی
• مراقبت از بیمار و سالمند
• خدمات ICU در منزل
• فوتوتراپی
• ترمیم زخم و پانسمان
• صدور گواهی فوت به صورت شبانه روزی
شهروندان تهرانی در صورت نیاز به دریافت خدمات درمانی مذکور در منزل کافی است با شماره تلفن ۶۴۰۶۴_۰۲۱ تماس حاصل فرمایید و یا به آدرس اینترنتی www.dam.clinic مراجعه نمایید.





بدون دیدگاه